Een systeemtherapeutische bijdrage aan dementiezorg
Samenvatting
Dit artikel pleit voor een grotere systeemtherapeutische inbreng binnen de dementiezorg, een context waarin verlies en verwarring niet enkel de persoon met dementie zelf raken, maar ook de relaties met partners, familieleden en zorgprofessionals diepgaand beïnvloeden. Met een systeemtherapeutische inbreng verschuift de focus van puur biomedische oplossingen en een individualistische kijk naar een relatiegerichte zorg die verbinding, inclusie en wederkerigheid centraal stelt. In het hier besproken sociaal-relationele model staat samenwerking binnen de zorgtriade – de persoon met dementie, de mantelzorger en de professional – centraal, waarbij ook de emotionele behoeften van alle betrokkenen erkenning vinden. Een casus illustreert hoe zelfs mensen in een vergevorderd stadium van dementie betekenisvol kunnen worden betrokken in gesprekken via non-verbale communicatie, nabijheid en sensitieve afstemming. Deze kleine handelingen kunnen verbinding herstellen, autonomie ondersteunen en onbegrepen gedrag helpen reguleren. Inclusie, luisteren en wederkerigheid vormen de kern van kwalitatieve zorg. Systeemtherapie kan hierin een waardevolle rol spelen, mits zorgverleners geschoold worden in relationele en contextgerichte vaardigheden.
Dementie is een ziekte in opmars die door de Wereldgezondheidsorganisatie als een van de belangrijkste mondiale gezondheidsproblemen wordt aangeduid (WHO, 2017, 2025). De term dementie wordt gebruikt om een verzameling aan ziekten te beschrijven waarbij hersencellen mettertijd beschadigd geraken, met progressief hersenlijden als gevolg. Langzamerhand veroorzaakt deze celsterfte cognitieve, emotionele en gedragsmatige veranderingen en neemt het cognitief functioneren af. Dit aftakelingsproces veroordeelt de persoon en de omgeving tot het leren omgaan met allerhande uitdagingen. Gegeven dat dementie afhankelijk van de onderliggende oorzaak en andere persoonsgebonden factoren (Dero et al., 2023; Hunt et al., 2023), elke persoon op een unieke manier treft, kan de zorg een uitermate uitdagende onderneming zijn. Zelfs voor de meest toegewijde mantelzorgers en geoefende zorgprofessionals is het vaak zoeken naar een aanpak die aansluit bij de specifieke behoeften, mogelijkheden en beperkingen van die ene persoon. Partners, kinderen, familieleden en vrienden worden geconfronteerd met een persoon die soms niet meer reageert zoals voorheen, of die door de ziekte gedrag vertoont dat moeilijk te plaatsen is. Misverstanden, frustraties en gevoelens van machteloosheid kunnen ontstaan wanneer geheugenproblemen, achterdocht, prikkelbaarheid of initiatiefverlies toenemen. Daarnaast ontstaat er vaak een verschuiving in rollen: de partner wordt verzorger, het kind wordt beslisser, de vriend(in) wordt hulpverlener. Deze rolverandering kan verdriet, rouw en schuldgevoel oproepen, zowel bij de persoon met dementie als bij de naasten (Van de Ven, 2020). Omdat het gedrag en de behoeften van de persoon met dementie kunnen wisselen van dag tot dag, veranderen de relaties voortdurend. Dat vraagt veel flexibiliteit, geduld en emotionele veerkracht. Niet alleen familiebanden, maar ook de relatie tussen de persoon met dementie en zorgprofessionals kunnen onder aanzienlijke druk komen te staan. Complex gedrag, verminderde verbale communicatiemogelijkheden en onvoorspelbare symptomen maken het voor professionals soms moeilijk om passende zorg te bieden (Van Assche & Van de Ven, 2022). Door de sterke invloed van persoonsgebonden factoren is er geen universeel zorgplan. Zo kunnen mensen met een sterke behoefte aan autonomie heftiger reageren op afhankelijkheid, terwijl anderen juist sneller angstig of achterdochtig worden. En wat de ene dag goed werkt, kan de volgende dag juist weerstand oproepen. Professionals moeten met andere woorden voortdurend maatwerk leveren. Zulke zorg op maat bieden vraagt tijd, expertise en flexibiliteit; middelen die in de praktijk niet altijd voldoende beschikbaar zijn.
Ik werk al negen jaar in de dementiezorg als klinisch psycholoog, neuropsycholoog en systeemtherapeut. Op de leefeenheid Ouderen SP van het OPZ Geel, een psychiatrische residentiële afdeling voor personen met dementie en bijkomende gedrags- en psychologische symptomen, zetten wij dagelijks in op systemische en relatiegerichte zorg. Ik zie keer op keer hoe we met zelfs de kleinste alledaagse handelingen een wezenlijk verschil kunnen maken in het leven van personen met dementie én dat van hun naasten.
Dit artikel benadrukt het belang van inzetten op inclusie, verbinding en wederkerigheid met als doel dat onderlinge relaties behouden blijven en menselijkheid tot uiting kan komen, zelfs in de meest aangrijpende situaties, die zich vaak voordoen in de context van dementie. Het presenteert een ethische benadering waarin een belangrijke rol is weggelegd voor de systeemtherapie. Aan de hand van een casus wordt praktisch geïllustreerd hoe ogenschijnlijk simpele, maar doeltreffende interventies en houdingen steeds weer het geloof in mogelijkheden en menselijkheid versterken.
Dementie in context
Dementiezorg is geëvolueerd van een biomedisch model dat vooral de neurologische aspecten van de ziekte benadrukte naar een psychosociaal model waarin de ervaring en autonomie van de persoon met dementie centraal staan (Cohen-Mansfield & Mintzer, 2005; Downs, 2000; Levenstein et al., 1986; Lyman, 1989). Kitwoods concept van ‘persoonsgerichte zorg’ (Kitwood, 1997) was toonaangevend voor kwaliteitsvolle dementiezorg en legde de nadruk op het erkennen en ondersteunen van de unieke persoon achter de dementie, met oog voor behoeften, gevoelens en waarden. Ondanks zijn grote invloed kreeg dit concept ook kritiek, omdat het te sterk gericht zou zijn op het individu en onvoldoende rekening hield met de bredere sociale context (Adams, 1996; Epp, 2003; Mitchell & Agnelli, 2015).
Daarom vond een verdere verschuiving plaats naar een sociaal-relationeel model, waarin de kwaliteit van zorg afhankelijk is van sterke, wederkerige relaties tussen de persoon met dementie, mantelzorgers en professionele zorgverleners (Nolan et al., 2001, 2002, 2004). Dit model erkent de emotionele en fysieke behoeften van alle betrokkenen en benadrukt het belang van samenwerking tussen deze betrokkenen en de integratie van de verschillende perspectieven. Een sociaal-relationeel model benadrukt de noodzaak van een netwerkgerichte benadering om een beter begrip te krijgen van hoe elke deelnemer aan de dementiezorg sociaal gepositioneerd is. Het oorspronkelijke concept van de relatie tussen patiënt, mantelzorger en arts van Silliman (1989) is de basis voor andere benaderingen, zoals de partnerschapsbenadering (Adams et al., 1999), de triadische interactie (Fortinsky, 2001) en de relatiegerichte zorg (Nolan et al., 2003). Het onderliggende idee van deze benaderingen is dat de dementiezorg vaak wordt geleverd binnen zogenaamde dementiezorgdriehoeken, bestaande uit de persoon met dementie, de mantelzorger(s) en één of meer zorgprofessionals (zie figuur 1).
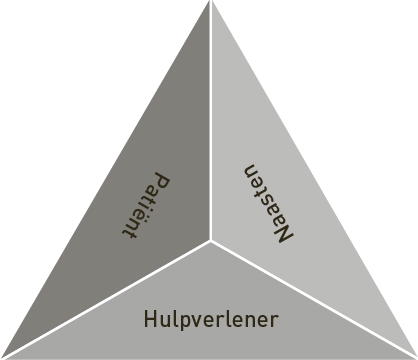
Figuur 1 De dementiezorgdriehoek
Simmel (1950) ontwikkelde een van de eerste theorieën over triadische interactie, waarin hij stelt dat de grootte van een sociale groep bepalend is voor haar structuur en werking. Wanneer een derde persoon wordt toegevoegd aan een bestaande dyade, verandert de aard van de interactie. De triade introduceert nieuwe mogelijkheden voor coalitievorming en machtsuitoefening. In deze context kan een van de groepsleden zich als ‘derde’ positioneren ten opzichte van de andere twee. Simmel onderscheidt daarbij drie mogelijke rollen: de bemiddelaar, de uitbuiter en de onderdrukte. Caplow (1968) breidde Simmels benadering uit door acht mogelijke coalities binnen een driepersoonsgroep te beschrijven. Hij stelt dat deze coalities ontstaan doordat groepsleden streven naar het vergroten van hun eigen invloed en controle binnen de groep. Dit begrip van triadische interactie vond later verder uitwerking binnen de systeemtherapie, onder andere door Minuchin (1974), Haley (1977) en Hoffman (1981), die het concept van ‘pathologische driehoeken’ introduceerden om destructieve interactiepatronen binnen gezinnen te duiden. Binnen de context van ouderenzorg bouwde Biggs (1993, 1994; Biggs et al., 1995) voort op deze inzichten door drie veelvoorkomende allianties te identificeren tussen zorgprofessionals, mantelzorgers en ouderen. Hij stelt dat triadische relaties in zorgsituaties vaak gepaard gaan met subtiele machtsverschuivingen, waarbij het risico bestaat dat twee partijen zich met elkaar verbinden ten koste van de derde. Biggs (1993) onderscheidt de volgende drie vormen: (1) de alliantie tussen de mantelzorger en de professionele zorgverlener, waarbij de oudere wordt buitengesloten en diens behoeften en autonomie genegeerd of ondermijnd kunnen worden; (2) de alliantie tussen de mantelzorger en de oudere tegen de professionele zorgverlener, wat diens autoriteit en mandaat binnen de zorgrelatie kan beperken; en (3) de alliantie tussen de professionele zorgverlener en de oudere tegen de mantelzorger, waardoor diens betrokkenheid of zeggenschap over de zorg kan worden gemarginaliseerd. Deze driehoeksverhoudingen laten zien hoe de structuur van een zorgtriade niet steeds neutraal is, maar diepgaande implicaties kan hebben voor de machtsverdeling, besluitvorming en kwaliteit van zorgrelaties.
Systeemtherapeutisch werken in de dementiezorg
Helaas worden personen met dementie nog te vaak buitengesloten van gesprekken over de eigen zorgnoden en -wensen en worden hun familieleden louter aangesproken in hun rol als mantelzorger (Aaltonen et al., 2021; Mattos et al., 2023; Read et al., 2017). In een sociaal-relationeel model van dementiezorg moeten personen met dementie en hun naasten niet alleen als patiënt en mantelzorger worden gezien, maar als onderdeel van een sociaal netwerk. Door een bredere, relationele benadering kunnen verbindingen langer in stand blijven, wat bijdraagt aan het emotionele welzijn van alle betrokkenen (Rober, 2012). Er valt namelijk veel te winnen door personen met dementie opnieuw in contact te brengen met hun omgeving. In situaties waarin geen genezing mogelijk is, blijken de familiale en sociale banden van de grootste betekenis voor de ervaren levenskwaliteit van de betrokkenen (Albrecht & Devlieger, 1999). Het progressieve en onvoorspelbare verloop van dementie vraagt zowel van de persoon zelf als van zijn naasten om zich voortdurend opnieuw te verhouden tot de ziekte. Het ziekteproces beïnvloedt vrijwel alle aspecten van het dagelijks leven, van de routine tot de emotionele en sociale interacties. Het is daarom essentieel om altijd te blijven vragen naar het perspectief van de persoon met dementie en zijn of haar naasten over hoe zij deze interacties ervaren.
Systeemtherapie zou dus een waardevolle rol kunnen spelen in het ondersteunen van gezinnen die geconfronteerd worden met de complexe uitdagingen van dementie. Toch is de bijdrage van systeemtherapie binnen de dementiezorg, en ouderenzorg in bredere zin, historisch gezien eerder beperkt gebleven (Van Assche et al., 2015). De schaarse empirische studies die beschikbaar zijn, richten zich hoofdzakelijk op individuele of gezinstherapie voor mantelzorgers (Ball, 2024; Benbow & Sharman, 2014). De persoon met dementie zelf wordt vaak buiten de therapeutische sessies gehouden, tenzij deze nog over voldoende cognitieve capaciteiten beschikt om actief deel te nemen.
Een relatiegericht zorgmodel kan een relevant kader bieden voor therapeuten en zorgverleners werkzaam in de dementiezorg. In de hierna volgende voorbeeldcasus wordt geïllustreerd hoe systeemtherapie de interacties binnen de zorgtriade kan verbeteren en zo kan bijdragen aan betere uitkomsten, zowel voor de persoon met dementie als voor zijn of haar mantelzorgers. De casus toont aan hoe een relationele benadering therapeutisch werken mogelijk maakt, ondanks de schijnbare beperkingen die dementie met zich meebrengt op cognitief, emotioneel en gedragsmatig vlak. Niet door deze te negeren, maar door er op een systemische en contextgevoelige manier mee om te gaan.
Dementie in de therapiekamer
Casus mevrouw D
Mevrouw D (64 jaar) werd doorverwezen vanuit het woonzorgcentrum naar de leefeenheid Ouderen SP van het OPZ Geel, een gesloten leefeenheid voor personen met dementie en gedrags- en psychologische symptomen. De situatie in het woonzorgcentrum was onhoudbaar geworden door toenemende agressie voortkomend uit een vergevorderd dementieproces. De formele diagnose van mevrouw D luidt frontotemporale dementie (FTD). Er bestaan verschillende vormen van FTD maar bij mevrouw D staan vooral drastische veranderingen in gedrag en persoonlijkheid op de voorgrond, veroorzaakt door het verlies van zenuwcellen in de frontale hersengebieden.
In eerste instantie werd mevrouw thuis verzorgd door haar partner (63 jaar) en dit ging lange tijd goed. Hij was vastbesloten haar wens te respecteren om nooit opgenomen te worden in een woonzorgcentrum; een belofte die voor hem niet alleen een morele plicht werd, maar ook een manier om betekenis te geven aan hun gedeelde verleden. Ondanks toenemende moeilijkheden bleef hij vasthouden aan deze belofte. Toen na verloop van tijd de symptomen zich opstapelden en de zorgbehoeften toenamen, stopte hij zelfs tijdelijk met werken om voltijds voor haar te zorgen. Gaandeweg werd de zorg echter zwaarder. Toen agressie steeds vaker de kop opstak en er thuis fysiek geweld plaatsvond, werd de noodklok geluid. Door slaapdeprivatie, een continu gevoel van onveiligheid en de waarschuwing dat een verhoging van de medicatie noodzakelijk was, zag hij zich genoodzaakt de zorg uit handen te geven en mevrouw te laten opnemen in een woonzorgcentrum. Deze beslissing ging gepaard met intense emotionele strijd. De partner omschreef het als het breken van een belofte die zijn identiteit als echtgenoot had gevormd. Tegelijkertijd voelde hij dat zijn grenzen bereikt waren, fysiek, emotioneel en moreel. Het was een keuze die tegelijk als verraad én als daad van liefde werd ervaren: een poging om zowel haar veiligheid als zijn eigen draagkracht te beschermen.
Op de leefeenheid Ouderen SP waar mevrouw D is opgenomen, hebben systeemgesprekken een prominente plaats in het behandeltraject. De persoon met dementie en zijn of haar naasten worden in de eerste twee weken van opname uitgenodigd voor een systeemgesprek. Vervolggesprekken vinden plaats op basis van de ingeschatte noden van iedere betrokkene in de zorgdriehoek. De systeemgesprekken vinden bij voorkeur plaats in een gespreksruimte op de afdeling waar de patient verblijft. Dit biedt de persoon met dementie de mogelijkheid zich vrij te bewegen en het gesprek in en uit te lopen zonder zich beperkt te voelen.
Wanneer ik mevrouw D voor het eerst ontmoet, bevindt ze zich in een vergevorderde fase van haar dementieproces en is ze volledig afhankelijk van anderen. Haar begrip van taal is complex geworden, waarbij vooral geuren, beelden en geluiden betekenis hebben. Haar gedrag wordt gedreven door primaire behoeften in het hier-en-nu, en alle besef van tijd, plaats en persoon is verloren gegaan. Hoewel ze haar stem nog gebruikt, is ze vaak moeilijk te verstaan. Ze is vaak in zichzelf gekeerd en zich niet bewust van omgangsnormen.
Het lijkt misschien voor de hand liggend om te concluderen dat therapeutisch werken met of in aanwezigheid van mevrouw D weinig zin heeft, gezien haar taalstoornissen, het ‘ontbrekend ziektebesef’ en haar ‘wilsonbekwaamheid’ (Van der Wedden, 2017). Deze complexiteit kan het idee versterken dat een betekenisvol gesprek of interventie niet meer mogelijk is. Toch hoeft deze situatie niet als een onmogelijke opgave beschouwd te worden. Vanuit een systemisch perspectief (Taylor, 2017; The et al., 2017) blijkt dat het wél mogelijk is om gesprekken te voeren met mensen met dementie en hun naasten, niet alleen in de beginfase van het dementieproces, maar ook in latere stadia (Van Dalen, 2017; Hydén, 2018). Binnen het medisch-antropologisch gedachtegoed van auteurs zoals Taylor, The, Hydén en Van Dalen wordt ook gepleit voor een sociaal-relationeel model van dementiezorg. Zij bekritiseren het dominante westerse discours waarin ouderdom en dementie vooral worden gezien als een proces van verlies van functies en capaciteit, wat leidt tot het verdwijnen van het vermogen tot autonomie en wederkerigheid. In dit perspectief wordt dementie een identiteit: mevrouw D is ‘dement’. Dit denken draagt bij aan wat ook wel een ‘dubbele dood’ genoemd wordt: eerst de sociale dood – het verlies van stem, rol en betekenis – en uiteindelijk de fysieke dood. Zoals psychiater en systeemtherapeut De Wachter (2020) terecht aanstipt: ‘De doordrammende beeldvorming van hoge ouderdom en dementie als louter verschrikking draagt bij tot de haast wanhopige gevoelens die velen koesteren over deze levensfase.’ Dit narratief komt zowel de persoon met dementie zelf als de naasten en de hardwerkende zorgprofessionals die zich inzetten in vaak complexe en belastende situaties, niet ten goede en dreigt hen mee te trekken in mentale uitputting en verlies aan perspectief.
Een eerste systeemgesprek met de persoon met dementie en de naasten staat in het teken van kennismaken en is te vergelijken met een klassieke heteroanamnese. Hoewel mevrouw D lang niet altijd in staat is om duidelijk te maken wat ze precies bedoelt, kan ze toch bij het gesprek betrokken worden. Systeemtherapie gaat ervan uit dat individuen onderdeel zijn van een groter sociaal systeem. Systeemtherapeutische gesprekken worden gezien als ontmoetingen tussen mensen, waarbij interacties en relaties de basis vormen voor therapeutische interventie (Savenije et al., 2014). In de context van dementie, waar woorden niet meer vanzelfsprekend zijn, is het in zulke gesprekken een zoektocht naar de kleine interacties. Het gaat om het aangaan van contact, het beroeren van elkaar zonder dat er woorden worden uitgewisseld. Zoals narratief psychotherapeut Neimeyer beschrijft: ‘It’s in between the words that the magic happens’ (Neimeyer, 2009).
Op verzoek van de therapeut vertelt mevrouws partner over hun eerste ontmoeting. Hij herinnert zich het uitgaansleven in de jaren tachtig en hoe ze verliefd werden op elkaar. Terwijl hij dit vertelt, zit mevrouw D naast hem. Meneer kijkt haar liefdevol aan en lacht om een herinnering aan zijn houterige dansbewegingen. Hij legt zijn hand op haar knie. Bij dit fysieke contact kijkt mevrouw D eerst naar zijn hand en daarna naar zijn gezicht.
Deze interactie illustreert het pleidooi om voortdurend te zoeken naar kleine verhalen, openingen en insteken die de persoon met dementie in staat stelt zichzelf kenbaar te maken. Hoewel dit gebaar misschien in schril contrast staat met hun relatie van weleer, raakt het een diepere bron van liefde en engagement aan. Het toont aan hoe zelfs de kleinste, ogenschijnlijk onbeduidende gebaren een betekenisvolle verbinding kunnen bewerkstelligen. In systeemgesprekken met personen met dementie is het van essentieel belang dat elk contact belevingsgericht is. Een liefdevolle toon, een aangename stem en plezierige zintuiglijke prikkels zijn manieren waarop familieleden contact kunnen maken en die de verbondenheid kunnen versterken.
De aanwezigheid van mevrouw D in dit gesprek benadrukt tevens de onderlinge verbondenheid doordat aan beiden erkenning wordt gegeven
(Hydén et al., 2013) en kan voor haar partner als een steun worden ervaren. Deze gesprekken zijn bedoeld om samen verhalen te delen, waarbij de persoon met dementie wordt benaderd als een aanwezige derde partij (Linell, 2009). Daarmee wordt bedoeld dat de persoon met dementie bewust wordt betrokken in het gesprek en de sociale interactie, ook wanneer actieve deelname lastig is. Er wordt op een respectvolle manier over haar gesproken, waardoor zij erkend blijft als een betekenisvolle en betrokken deelnemer.
Als therapeut kun je verschillende communicatiemiddelen inzetten, zoals het aanpassen van voornaamwoorden, oogcontact, aanraking en lichaamshouding, om de persoon met dementie actief in de verhalen te betrekken ondanks zijn of haar positionering als een derde partij (Hydén, 2018; Nilsson et al., 2018). De focus van deze gesprekken ligt vaak veel meer op de analoge, non-verbale communicatie in het hier-en-nu dan op digitale, verbale communicatie (Bateson, 1972; Watzlawick et al., 1967). De bijdragen van de persoon met dementie dienen niet louter te worden gezien als losse handelingen, maar als betekenisvolle interacties. Door gebruik te maken van multimodale communicatie en door aandachtige observatie én interpretatie, kan er een gezamenlijk ‘wij-perspectief’ ontstaan waarin ervaringen en identiteiten van familieleden met elkaar verbonden worden (Hydén & Nilsson, 2015).
Omgaan met onbegrepen gedrag bij dementie
In het derde gesprek met mevrouw D en haar partner is mevrouw bijzonder rusteloos. Ze loopt voortdurend door de gespreksruimte en prult aan alles wat ze onderweg tegenkomt. Ze geeft blijk van visuele mispercepties: ze ziet vlekken en schaduwen op de vloer aan voor gaten en drempels en probeert daar omheen te stappen. Haar partner verontschuldigt zich herhaaldelijk voor haar gedrag en stelt voor het gesprek vroegtijdig af te breken. Ik stel hem echter voor om met haar mee te wandelen, haar hand vast te nemen en deze zachtjes te masseren terwijl ze samen lopen. Woorden moeten er niet aan te pas komen. Gaandeweg, al wandelend met haar partner, vindt mevrouw D meer rust en laat ze het na enige tijd toe om met hem plaats te nemen op de zetel in de gespreksruimte. De partner wordt aangemoedigd het fysieke contact al zittend aan te houden door de handmassage voort te zetten.
Iedereen die in aanraking komt met dementiezorg weet hoe uitdagend en lastig die soms kan zijn. Personen met dementie vertonen soms gedrag dat moeilijk te begrijpen is. Bij tachtig tot negentig procent van de personen met dementie komt er vroeg of laat ‘moeilijk’ of ‘onbegrepen’ gedrag voor (Zuidema et al., 2018). De term ‘onbegrepen gedrag’ verwijst naar gedrag dat door de persoon met dementie zelf en/of de omgeving als moeilijk hanteerbaar wordt ervaren. Dit kan variëren van (nachtelijke) onrust, repetitief gedrag, loopdrang, prikkelbaarheid en achterdocht, tot agressief en/of apathisch gedrag. Vaak worden psychofarmaca voorgeschreven om dit ‘moeilijke’ gedrag te behandelen (Jester et al., 2021). Deze medicijnen kunnen verlichting bieden voor de acute symptomen, maar ze pakken de onderliggende oorzaken niet aan. Om effectief met dit gedrag om te gaan, is het essentieel om de oorzaken van het gedrag te begrijpen. Pas wanneer je deze achterhaalt, kun je een passende aanpak of behandeling kiezen.
In de casus wordt geïllustreerd hoe personen met dementie voor hun zelfregulatie steeds meer afhankelijk worden van anderen. De sociaal-cognitieve leerschool leert ons dat mensen zichzelf trachten te reguleren in momenten van verhoogde spanning (Bandura, 1986; Baumeister et al., 1994), bijvoorbeeld door een endorfineboost (door sporten, chocolade eten enzovoort), comfort (zoals een warm bad), of fysiek of sociaal contact (zoals een knuffel of een gesprek). De partner omschreef mevrouw D in het eerste gesprek als een vrouw van weinig woorden, die in stressvolle situaties troost en rust vond in de fysieke nabijheid van betekenisvolle anderen. Het was deze kennis over mevrouws levensloop en vroegere copingmechanismen die helpend was om een inschatting te maken van mogelijke onderliggende oorzaken om er vervolgens toepasbare interacties tegenover te stellen.
In lijn met het eerdergenoemde sociaal-relationele model van dementiezorg, kan worden gesteld dat, zelfs wanneer personen met dementie geen blijk meer geven van herkenning (bijvoorbeeld wanneer ze de naam van hun geliefden niet meer weten of hen verwarren met anderen), ze nog steeds behoefte hebben aan de nabijheid van hun dierbaren. De casus toont ook aan hoe de aanwezigheid van de persoon met dementie in gesprekken de betrokken naasten in hun kracht kan zetten: de partner speelt een actieve rol in haar emotieregulatie en welzijn tijdens de sessie. Hij is alert op signalen die aantonen dat zij het moeilijk heeft en probeert de omgeving aan te passen zodat deze haar behoeften ondersteunt en vervult. Veel naasten van personen met dementie herkennen dat de eigen behoefte aan wederkerigheid met hun geliefde blijft voortbestaan. Ze verwachten van ons zorgprofessionals dat wij geïnteresseerd zijn in wie de persoon met dementie en hun naasten daadwerkelijk zijn, zodat we samen in staat blijven om de behoefte aan, en het vermogen tot, wederkerigheid te blijven zien, ondanks het cognitieve verlies (Adams & Gardiner, 2005; Van Dalen, 2019). De angst om de ander te verliezen, het verlangen naar verbondenheid, de behoefte om gezien en gewaardeerd te worden, en de wens om bij de ander terecht te kunnen, spelen in deze relaties een even grote rol als in eender welke partnerrelatie.
‘Luisteren’
Deze illustraties laten het belang zien van verbinding in het werken met een problematiek als dementie. Willen we de dialoog met personen met dementie op gang houden, dan moeten we gaan ‘luisteren’. Swinnen (in Hendriks et al., 2013) stelt: ‘Luisteren naar dementietaal is een kunst op zich.’ Om de stem van de persoon met dementie te kunnen waarderen, moeten we ons oefenen in de kunst van het interpreteren van elke mogelijke talige uiting én in het loslaten van alle taalregels en de daarmee verbonden verwachtingen. Met andere woorden, als therapeut heb je de verantwoordelijkheid te ‘luisteren’ in het gezamenlijke proces waarin men in verbinding gaat met de ander. Maar hoe te luisteren wanneer er geen woord gezegd wordt?
Het werken met mevrouw D was een zoektocht naar hoe binnen de ontmoetingen ruimte gecreëerd kon worden voor wat nog verteld of gedeeld kon worden. Dit vergde een verschuiving voorbij het louter verbale: een poging om de complexiteit van haar beleving te vatten via creatieve en betekenisvolle vormen van interactie.
Het is inspirerend om alternatieve manieren van communicatie aan te wenden. Naast het hoofd en het hart van patiënten, kunnen ook hun handen, houding, gebaren en mimiek betrokken worden in de gesprekken. Het vraagt tijd om op elkaar af te stemmen en te zoeken naar elkaar.
Feedbackgeoriënteerd werken
In systeemgesprekken richt de therapeut zich op de interactie tussen familieleden en speelt hij of zij in op wat zich tijdens de sessie voordoet. Dit zorgt voor onzekerheid omdat het proces niet vooraf vastligt. Feedbackgeoriënteerd werken helpt om het therapeutisch contact met patienten en hun naasten te bewaken: de therapeut ‘luistert’ of alle betrokkenen ervaren dat we na een reeds afgelegd parcours nog steeds op een goed spoor zitten (Rober et al., 2021).
De Neuropsychiatric Inventory Questionnaire (NPI-Q) werd gehanteerd als feedbackgeoriënteerd werkinstrument om inzage te krijgen in hoe mevrouw D de therapiesessie zou ervaren. De NPI-Q is een kort screeningsinstrument dat gebruikt wordt om neuropsychiatrische symptomen bij mensen met dementie of andere cognitieve stoornissen in kaart te brengen (Cummings, 2020; Cummings et al., 1994; De Jonghe et al., 2003). Aan de hand van de NPI-Q beoordeelden we 24 uur na een sessie: (1) de aanwezigheid van gedrags- en psychologische symptomen van dementie (BPSD), (2) de ernst ervan, en (3) de emotionele belasting voor de mantelzorger of zorgprofessional.
Het protocol en de instrumenten van feedbackgeoriënteerd werken volgens Rober en Van Tricht (Rober et al., 2021; Rober & Van Tricht, 2017) werden ingezet na de sessie om met mevrouws partner te werken. Zo gaf hij de feedback dat hij zich tijdens en na een gezamenlijke sessie met mevrouw D voor het eerst sinds lange tijd écht gehoord, erkend en gewaardeerd voelde. Hij beschreef hoe hij in plaats van louter mantelzorger of toeschouwer, opnieuw als betekenisvolle partner werd gezien; iemand die niet aan de zijlijn stond, maar actief mee het verschil kon maken. De gesprekken boden hem, zoals hij het verwoordde, ‘een plek om ruimte te maken, ruimte om opnieuw naar mogelijkheden te kijken, in plaats van voortdurend geconfronteerd te worden met de beperkingen’.
Besluit
Als maatschappij staan we voor een enorme uitdaging, namelijk de vergrijzing van onze bevolking. Therapeuten zullen, gezien de demografische ontwikkelingen, steeds vaker ouderen in hun patiëntsystemen aantreffen bij wie neurocognitieve stoornissen de meest voorkomende klacht zijn (Van Alphen et al., 2022). De behoefte aan ondersteuning voor partners en families die te maken hebben met dementie zal alleen maar toenemen. Er is met andere woorden een belangrijke rol weggelegd voor systeemtherapeuten om zich kenbaar te maken binnen de dementiezorg, waar tot op heden de bijdrage vanuit systeemtherapeutische hoek te beperkt blijft.
De voorbeeldcasus van mevrouw D illustreert de interactieve processen die zich binnen de dementiezorg afspelen. Personen met dementie worden nog al te vaak uitgesloten van zorggesprekken die over hen gaan. Wanneer we ons dan ook nog eens enkel richten op naaste familieleden in hun rol als mantelzorgers of vertegenwoordigers, bestaat het risico dat we onbedoeld de sociale en familiale banden tussen de familieleden ondermijnen. Door de gesprekken en contacten met personen met dementie en hun naasten bewust samen te blijven aangaan, ook wanneer de cognitieve achteruitgang verder gevorderd is of de taal hapert, kan de onderlinge verbinding behouden blijven. Met een aangepaste setting en gespreksaanpak is het goed mogelijk personen met dementie actief bij deze gesprekken te blijven betrekken.
Om de persoon met dementie werkelijk te blijven zien en horen, is het essentieel om in te zetten op inclusie en menselijke verbinding én om te blijven ‘luisteren’. In dit artikel heb ik willen benadrukken dat een kwalitatief goed leven mogelijk is, ook wanneer dementie zich aandient. Dit is geen optimistische poging om het vaak langdurige en ingrijpende lijden van de betrokkenen te minimaliseren. Integendeel, ik presenteer geen makkelijke oplossingen of onrealistische visies die het leed zouden ontkennen. Wél wil ik de volgende positieve boodschap meegeven: therapie zal niet leiden tot genezing, maar warme, luisterende begeleiding, in gesprek met de persoon met dementie en diens naasten, kan wel degelijk heilzaam zijn. Ik pleit daarom voor een benadering die de persoon met dementie niet los ziet van zijn of haar omgeving, maar binnen de context van belangrijke en betekenisvolle relaties.
Tot slot roep ik op om te komen tot de ontwikkeling van educatieve programma’s voor therapeuten en zorgverleners die vertrekken vanuit een relatiegericht model van dementiezorg. Deze programma’s zouden gericht moeten zijn op het versterken van vaardigheden die therapeuten en zorgverleners in staat stellen kritisch na te denken over sociale dynamieken binnen dementiezorgdriehoeken. Ook zouden ze hen moeten helpen bij het ontwikkelen van strategieën en interventies die de actieve deelname van personen met dementie bevorderen. De toekomst van een sociaal-relationele dementiezorg ligt in goed opgeleide professionals die families met dementie in hun geheel kunnen ondersteunen. Systeemtherapeut Peeters (2002) verwoordde dit treffend: ‘Mensen worden dement, relaties nooit.’ Door dementie verliezen personen cognitieve vermogens, maar hoeven ze hun geliefden en naaste familieleden niet te verliezen.
Referenties
- Aaltonen, M.S., Martin-Matthews, A., Pulkki, J.M., Eskola, P., & Jolanki, O.H. (2021). Experiences of people with memory disorders and their spouse carers on influencing formal care – ‘They ask my wife questions that they should ask me’. Dementia, 20(7), 2307-2322.
- Adams, T. (1996). Kitwood’s approach to dementia and dementia care – A critical but appreciative review. Journal of Advanced Nursing, 23(5), 948-953.
- Adams, T., Clarke, C.L., & Royal College of Nursing. (1999). Dementia care – Developing partnerships in practice. Baillière Tindall.
- Adams, T., & Gardiner, P. (2005). Communication and interaction within dementia care triads – Developing a theory for relationship-centred care. Dementia, 4(2), 185-205.
- Albrecht, G.L., & Devlieger, P.J. (1999). The disability paradox – High quality of life against all odds. Social Science & Medicine (1982), 48(8), 977-988.
- Alphen, S.P.J. van, Videler, A.C., & Sobczak, S. (2022). Psychopathology in older adults – Inter-individual variability, specific presentation and ageism. Tijdschrift voor Psychiatrie, 64(8), 494-496.
- Ball, P.L. (2024). Systemic family therapists and dementia – A constructivist grounded theory study. Journal of Family Therapy, 46(2), 179-195.
- Bandura, A. (1986). Social foundations of thought and action – A social cognitive theory. Prentice-Hall, Inc.
- Bateson, G. (1972). Steps to an ecology of mind – Collected essays in anthropology, psychiatry, evolution, and epistemology. Jason Aronson.
- Baumeister, R.F., Heatherton, T.F., & Tice, D.M. (1994). Losing control – How and why people fail at self-regulation. Academic Press.
- Benbow, S.M., & Sharman, V. (2014). Review of family therapy and dementia – Twenty-five years on. International Psychogeriatrics, 26(12), 2037-2050.
- Biggs, S. (1993). User participation and interprofessional collaboration in community care. Journal of Interprofessional Care 7(2), 151-159.
- Biggs, S. (1994). Failed individualism in community care – An example from elder abuse. Journal of Social Work Practice, 8(2), 137-149.
- Biggs, S., Phillipson, C., & Kingston, P. (1995). Elder abuse in perspective. Open University Press.
- Caplow, T. (1968). Two against one – Coalitions in triads (pp. vii, 183). Prentice-Hall.
- Cohen-Mansfield, J., & Mintzer, J.E. (2005). Time for change – The role of nonpharmacological interventions in treating behavior problems in nursing home residents with dementia. Alzheimer Disease and Associated Disorders, 19(1), 37-40.
- Cummings, J.L., Mega, M., Gray, K., Rosenberg-Thompson, S., Carusi, D.A., & Gornbein, J. (1994). The Neuropsychiatric Inventory – Comprehensive assessment of psychopathology in dementia. Neurology, 44(12), 2308-2314.
- Cummings, L. (2020). Language in dementia. Cambridge University Press.
- Dalen, L. van (2017). In gesprek bij dementie – Blijf verbonden – Het belang van familiaire en sociale banden voor mensen met dementie. Nederlands Tijdschrift voor Geneeskunde, 161(38/39), 85-87.
- Dalen, L. van (2019). Wederkerigheid bij dementie. Systeemtherapie, 31(3), 167-175.
- De Wachter, D. (2020). Woord vooraf. In K. Bormans, Tijd maken voor mensen met dementie – 52 manieren om te blijven communiceren (pp. 9-11). Lannoo.
- Dero, K., Alphen, S.P.J. van, Hoogenhout, E., & Rossi, G. (2023). The role of maladaptive personality in behavioural and psychological symptoms in dementia. International Journal of Geriatric Psychiatry, 38(7), e5971.
- Downs, M. (2000). Dementia in a socio-cultural context – An idea whose time has come. Ageing & Society, 20(3), 369-375.
- Epp, T.D. (2003). Person-centred dementia care – A vision to be refined. The Canadian Alzheimer Disease Review (April), 14-18.
- Fortinsky, R.H. (2001). Health care triads and dementia care – Integrative framework and future directions. Aging & Mental Health, 5(sup1), 35-48.
- Haley, J. (1977). Toward a theory of pathological systems. In P. Watzlawick & J. Weakland (Eds.), The interactional view (pp. 31-48). W. W. Norton.
- Hendriks, R., Hendrikx, A., Kamphof, I., & Swinnen, A. (2013). Delen in dementie – Onderzoeksreflecties. Maastricht University.
- Hoffman, L. (1981). Foundations of family therapy – A conceptual framework for systems change. Basic Books.
- Hunt, A., Martyr, A., Gamble, L.D., Morris, R.G., Thom, J.M., Pentecost, C. & Clare, L. (2023). The associations between personality traits and quality of life, satisfaction with life, and well-being over time in people with dementia and their caregivers – Findings from the IDEAL programme. BMC Geriatrics, 23, 354.
- Hydén, L.-C. (2018). Entangled narratives – Collaborative storytelling and the re-imagining of dementia (pp. ix, 230). Oxford University Press.
- Hydén, L.-C., & Nilsson, E. (2015). Couples with dementia – Positioning the ‘we’. Dementia, 14(6), 716-733.
- Hydén, L.-C., Plejert, C., Samuelsson, C., & Örulv, L. (2013). Feedback and common ground in conversational storytelling involving people with Alzheimer’s disease. Journal of Interactional Research in Communication Disorders, 4(2), 211-247.
- Jester, D.J., Molinari, V., Zgibor, J.C., & Volicer, L. (2021). Prevalence of psychotropic polypharmacy in nursing home residents with dementia – A meta-analysis. International Psychogeriatrics, 33(10), 1083-1098.
- Jonghe, J.F.M. de, Kat, M.G., & Kalisvaart, C.J. (2003). De Neuropsychiatrische Vragenlijst– Questionnaire (NPI-Q) [Nederlandse vertaling]. Trimbos-instituut.
- Kitwood, T.M. (1997). Dementia reconsidered – The person comes first. Open University Press.
- Levenstein, J.H., McCracken, E.C., McWhinney, I.R., Stewart, M.A., & Brown, J.B. (1986). The patient-centred clinical method – 1. A model for the doctor-patient interaction in family medicine. Family Practice, 3(1), 24-30.
- Linell, P. (2009). Rethinking language, mind, and world dialogically. Information Age Publishing.
- Lyman, K.A. (1989). Bringing the social back in – A critique of the biomedicalization of dementia. The Gerontologist, 29(5), 597-605.
- Mattos, M.K., Gibson, J.S., Wilson, D., Jepson, L., Ahn, S., & Williams, I.C. (2023). Shared decision-making in persons living with dementia – A scoping review. Dementia, 22(4), 875-909.
- Minuchin, S. (1974). Families and family therapy. Harvard University Press.
- Mitchell, G., & Agnelli, J. (2015). Person-centred care for people with dementia – Kitwood reconsidered. Nursing Standard, 30(7), 46-50.
- Neimeyer, R.A. (2009). Constructivist psychotherapy – Distinctive features. Routledge.
- Nilsson, E., Ekström, A., & Majlesi, A.R. (2018). Speaking for and about a spouse with dementia – A matter of inclusion or exclusion? Discourse Studies, 20(6), 770-791.
- Nolan, M., Davies, S., Brown, J., Keady, J., & Nolan, J. (2004). Beyond person-centred care – A new vision for gerontological nursing. Journal of Clinical Nursing, 13(s1), 45-53.
- Nolan, M., Keady, J., & Aveyard, B. (2001). Relationship-centred care is the next logical step. British Journal of Nursing, 10(12), 757.
- Nolan, M., Lundh, U., Keady, J., & Grant, G. (2003). Partnerships in family care – Understanding the caregiving career. Open University Press.
- Nolan, M., Ryan, T., Enderby, P., & Reid, D. (2002). Towards a more inclusive vision of dementia care. Dementia, 1(2), 193-211.
- Peeters, F. (2002). Mensen worden dement, relaties nooit. Systeemtheoretisch Bulletin, 20, 194-208.
- Read, S.T., Toye, C., & Wynaden, D. (2017). Experiences and expectations of living with dementia – A qualitative study. Collegian, 24(5), 427-432.
- Rober, P. (2012). Gezinstherapie in praktijk – Over ontmoeting, proces en context. Acco.
- Rober, P., & Van Tricht, K. (2017). Feedback georiënteerde therapie. Dropbox.
- Rober, P., Van Tricht, K., & Sundet, R. (2021). ‘One step up, but not there yet’ – Using client feedback to optimise the therapeutic alliance in family therapy. Journal of Family Therapy, 43(1), 46-63.
- Savenije, A., Lawick, M.J. van, & Reijmers, E.T.M. (2014). Handboek systeemtherapie. De Tijdstroom.
- Silliman, R.A. (1989). Caring for the frail older patient – The doctor-patient-family caregiver relationship. Journal of General Internal Medicine, 4(3), 237-241.
- Simmel, G. (1950). The sociology of Georg Simmel. The Free Press.
- Taylor, J.S. (2017). Engaging with dementia – Moral experiments in art and friendship. Culture, Medicine, and Psychiatry, 41(2), 284-303.
- The, A-M., Pols, J., & Pool, R. (2017). Goed leven met dementie – Dialoog tussen wetenschap en praktijk. Ben Sajet Centrum.
- Van Assche, L., & Ven, L. van de (2022). Deskundig begeleiden van ouderen. Vanden Broele.
- Van Assche, L., Ven, L. van de, Rober, P., Persoons, P., & Vandenbulcke, M. (2015). Familie- en paartherapie bij ouderen – Over leefbaarheid, rolomkering en finishing well. Tijdschrift voor Psychiatrie, 57(9), 656-663.
- Ven, L. van de (2020). Het lijden van de familie. In L. Van Assche & L. van de Ven (red.), Help, ik vergeet! Milde cognitieve beperking en beginnende dementie (pp. 197-216). Gompel & Svacina.
- Watzlawick, P., Bavelas, J.B., & Jackson, D.D. (1967). Pragmatics of human communication – A study of interactional patterns, pathologies and paradoxes. W.W. Norton & Company.
- Wedden, H. van der (2017). Dementie en de dokter. Denkbeeld, 29(3), 13-13.
- World Health Organization (WHO). (2017). Global action plan on the public health response to dementia 2017-2025. MSD (Mental Health, Brain Health and Substance Use).
- World Health Organization (WHO). (2025, maart 31). Dementia. www.who.int/newsroom/fact-sheets/detail/dementia
- Zuidema, S.U., Smalbrugge, M., Bil, W.M.E., Geelen, R., Kok, R.M., Luijendijk, H.J., Stelt, I. van der, Strien, A.M. van, Vink, M.T., & Vreeken, H.L. (2018). Multidisciplinaire richtlijn probleemgedrag bij dementie. Verenso, NIP.
 © 2009-2026 Uitgeverij Boom Amsterdam
© 2009-2026 Uitgeverij Boom Amsterdam
ISSN 0924-3631
De artikelen uit de (online)tijdschriften van Uitgeverij Boom zijn auteursrechtelijk beschermd. U kunt er natuurlijk uit citeren (voorzien van een bronvermelding) maar voor reproductie in welke vorm dan ook moet toestemming aan de uitgever worden gevraagd:
Behoudens de in of krachtens de Auteurswet van 1912 gestelde uitzonderingen mag niets uit deze uitgave worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm of op enige wijze, hetzij elektronisch, mechanisch door fotokopieën, opnamen of enig andere manier, zonder voorafgaande schriftelijke toestemming van de uitgever.
Voor zover het maken van kopieën uit deze uitgave is toegestaan op grond van artikelen 16h t/m 16m Auteurswet 1912 jo. Besluit van 27 november 2002, Stb 575, dient men de daarvoor wettelijk verschuldigde vergoeding te voldoen aan de Stichting Reprorecht te Hoofddorp (postbus 3060, 2130 KB, www.reprorecht.nl) of contact op te nemen met de uitgever voor het treffen van een rechtstreekse regeling in de zin van art. 16l, vijfde lid, Auteurswet 1912.
Voor het overnemen van gedeelte(n) uit deze uitgave in bloemlezingen, readers en andere compilatiewerken (artikel 16, Auteurswet 1912) kan men zich wenden tot de Stichting PRO (Stichting Publicatie- en Reproductierechten, postbus 3060, 2130 KB Hoofddorp, www.cedar.nl/pro).
No part of this book may be reproduced in any way whatsoever without the written permission of the publisher.
Nieuwsbrief Boom Psychologie
Meld u nu aan en ontvang maandelijks de Boom Psychologie nieuwsbrief met aantrekkelijke aanbiedingen en de nieuwe uitgaven.
Aanmelden